Rolnik, ze względu na charakter swojej pracy, każdego dnia narażony jest na kontakt z czynnikami szkodliwymi dla skóry. Czynniki te można podzielić na fizyczne, chemiczne, biologiczne niezakaźne oraz biologiczne zakaźne. Każdy z tych czynników może doprowadzić do rozwoju chorób skóry, które niekiedy poważnie obniżają jakość życia oraz ograniczają zdolność zarobkowania (8).
Zawodowe choroby skóry w statystykach
W Polsce choroby skóry stanowią piątą pod względem częstości grupę
chorób zawodowych stwierdzanych wśród wszystkich zatrudnionych. W
rolnictwie indywidualnym, gdzie liczba rozpoznanych chorób zawodowych jest
około 90 razy mniejsza od liczby chorób zawodowych w pozostałych działach
gospodarki, choroby skóry zajmują trzecią pozycję (12).
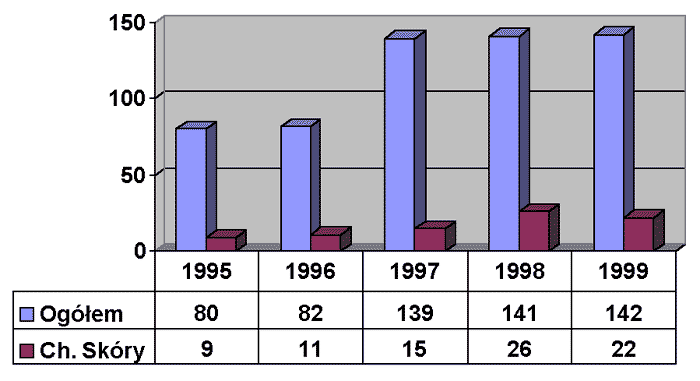
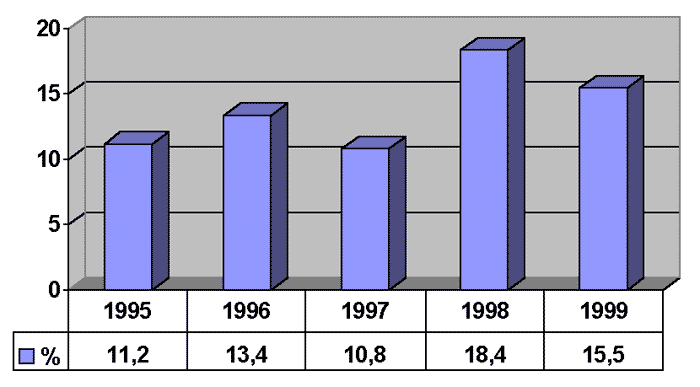
Od początku działania Kasy Rolniczego Ubezpieczenia Społecznego liczba uznanych rolniczych zawodowych chorób skóry stopniowo zwiększa się (ryc. 1). W poszczególnych latach choroby skóry stanowiły 11,2-18,4% ogółu chorób zawodowych u rolników (ryc. 2). Jednak współczynniki zapadalności (ryc. 3) są przypuszczalnie dalekie od stanu faktycznego i raczej odzwierciedlają niezadowalającą wykrywalność niż pozornie niską zapadalność. Przypuszczenie to wydaje się potwierdzać zestawienie polskich wyliczeń ze współczynnikami zapadalności w Finlandii i USA (ryc. 4). Wprawdzie porównanie takie może mieć tylko orientacyjny charakter w związku z różnym poziomem technologicznym produkcji rolnej oraz różnicami między poszczególnymi populacjami, jednak trudno zakładać, że higiena pracy w polskim gospodarstwie rolnym jest na wyższym poziomie niż np. w Finlandii.

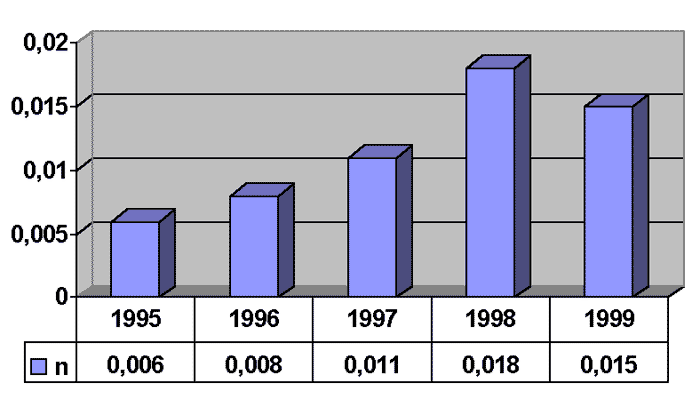

Bardzo trudno oszacować, jaka jest rzeczywista liczba rolników cierpiących na zawodowe choroby skóry w naszym kraju. W opinii autora, liczbę tę należy szacować na około 100-200 nowych przypadków rocznie (12). Biorąc pod uwagę zaniedbania w ubiegłych latach, skumulowana liczba rolników z nierozpoznaną zawodową chorobą skóry może sięgać obecnie nawet 1-2 tysięcy. Poprawę sytuacji może przynieść rozpowszechnienie wiedzy na ten temat zarówno wśród samych rolników jak i przede wszystkim wśród lekarzy pierwszego kontaktu - lekarzy rodzinnych i lekarzy dermatologów działających w terenach rolniczych. W 1999 roku, we współpracy z Ministerstwem Rolnictwa i Centralnym Instytutem Ochrony Pracy wydano skierowane do ludności wiejskiej broszurę (6) oraz 3 ulotki (5, 7, 11) szerzące wiedzę na ten temat. Celem niniejszego artykułu jest zwrócenie uwagi lekarzy - praktyków na ten istotny społecznie problem.
Postacie kliniczne
Najczęstszą chorobą zawodową skóry jest u rolników wyprysk
kontaktowy, zarówno wyprysk alergiczny jak i wyprysk z podrażnienia
(toksyczny). Podobnie jak w pozostałych działach gospodarki, w rolnictwie
wyprysk stanowi ponad 90% wszystkich rozpoznanych zawodowych chorób skóry.
Nie można się zgodzić z dość rozpowszechnionym niestety przekonaniem, że
synonimem pojęcia "zawodowa choroba skóry" jest rozpoznanie "alergiczny
wyprysk kontaktowy". W naszym kraju takie przeświadczenie jest mocno
zakorzenione również wśród niektórych dermatologów a także lekarzy-orzeczników,
wbrew opinii autorytetów (1, 2).
Jak wynika ze statystyk światowych, wyprysk z podrażnienia jest w przybliżeniu tak samo częsty jak wyprysk alergiczny. Alergiczny wyprysk kontaktowy jest bardzo przekonującym modelem choroby zawodowej, gdzie za pomocą testów skórnych lekarz może wykazać związek przyczynowo-skutkowy między ekspozycją na konkretną substancję miejsca pracy a powstaniem choroby. Jest to jednak sytuacja wyjątkowa, ponieważ tylko w przypadku nielicznych chorób dostępne są tak przekonujące metody weryfikacji, brakuje ich np. w najczęstszych chorobach zawodowych, takich jak uszkodzenia narządu słuchu i głosu czy pylica płuc, gdzie nie jest możliwe odtworzenie przebiegu choroby w warunkach laboratoryjnych a wywód etiologiczny opiera się na wykluczeniu innych, pozazawodowych przyczyn. Podobnie jest w przypadku bodajże najczęstszej na świecie choroby zawodowej - toksycznego wyprysku kontaktowego (czyli tzw. wyprysku z podrażnienia). Do uszkodzenia skóry dochodzi na skutek skojarzonego działania różnych czynników stymulujących wydzielanie cytokin prozapalnych z komórek naskórka. Obecnie nie jest możliwe odtworzenie objawów chorobowych w warunkach laboratorium w sposób analogiczny do testów alergicznych.
Według statystyk światowych, zachorowalność na zawodowy wyprysk toksyczny skóry jest porównywalna lub wyższa od zapadalności na wyprysk alergiczny. Granica między obiema jednostkami jest nieostra, choroby te mogą współistnieć. Co więcej, pewna grupa chorych z rozpoznaniem wyprysku toksycznego cierpi w rzeczywistości na niezdiagnozowany wyprysk alergiczny, zaś u części chorych z wypryskiem toksycznym dochodzi z czasem do wtórnego uczulenia kontaktowego w związku z uszkodzeniem bariery skórnej i łatwiejszą penetracją alergenów. Nie zawsze możliwe jest zatem ścisłe rozgraniczenie między wypryskiem toksycznym a wypryskiem alergicznym. O ile trudność rozpoznania alergicznego wyprysku kontaktowego polega na konieczności posiadania rozbudowanej pracowni alergologiczno-dermatologicznej, o tyle rozpoznanie wyprysku toksycznego wymaga starannego wykluczenia innych niezawodowych przyczyn wyprysku.
Rozpoznanie "wyprysk toksyczny" pozostaje rozpoznaniem przez wykluczenie, zaś jedynym dowodem na istnienie związku przyczynowo-skutkowego może być ustąpienie zmian skórnych po odsunięciu od stanowiska pracy i ich nawrót po ponownym podjęciu pracy. Przeprowadzenie takiej obserwacji jest w przypadku rolnika indywidualnego szczególnie trudne, w związku z brakiem urlopów i dni wolnych od pracy. Sposobem stosowanym eksperymentalnie w Instytucie Medycyny Wsi jest prowadzenie przez rolników z podejrzeniem wyprysku zawodowego dzienniczków samoobserwacji, w których każdego dnia zapisują oni wykonywane czynności oraz stan skóry (9, 10). Liczymy, że analiza takich notatek będzie pomocna w identyfikacji czynników etiologicznych, a przynajmniej pozwoli na zawężenie pola poszukiwań. Oczywiście wnioski z tej analizy wymagają obiektywnej weryfikacji w postaci badań pracownianych lub wizytacji gospodarstwa i obserwacji stanu skóry podczas pracy. Nie można jednak wykluczyć, że pacjent mylnie interpretuje przebieg swojej choroby lub celowo wprowadza lekarza w błąd. Przydatność dzienniczków samoobserwacji w procesie orzekania będzie obiektem dalszych badań.
Nieporozumieniem jest wyrażane niekiedy przekonanie, że zawodowa choroba skóry ma być ograniczona do rąk. Z pewnością nie daje się ono wybronić w przypadku alergicznych zawodowych chorób skóry, a także w niektórych postaciach wyprysku toksycznego. Na przykład, w powietrznopochodnej odmianie wyprysku toksycznego, wywołanej przez lotne substancje drażniące, zmiany skórne mogą powstawać również na twarzy i innych odsłoniętych częściach ciała.
Starannej diagnostyki różnicowej wymagają znacznie rzadsze formy kliniczne, stanowiące zaledwie kilka procent zawodowych chorób skóry, takie jak pokrzywka kontaktowa, protein contact dermatitis, zmiany o typie rumienia wielopostaciowego, dermatozy fototoksyczne i fotoalergiczne czy trądzik zawodowy. Grzybicze zakażenia odzwierzęce zdarzają się bardzo rzadko (4, 13).
Tabela 1. Zestaw badań wykonywanych w przypadku podejrzenia rolniczej zawodowej choroby skóry (z (10), zmodyfikowane).
| Badania mikrobiologiczne:
1. Badanie mikologiczne 2. Badanie bakteriologiczne Badania czynnościowe: 1. Test rezystancji alkalicznej skóry lub przeznaskórkowa utrata wody 2. Próby wrażliwości skóry na promieniowanie ultrafioletowe Testy alergologiczne punktowe: 1. Zestaw alergenów roztoczy przechowalnianych 2. Zestaw alergenów kurzu rolniczego 3. Zestaw alergenów pleśni 4. Zestaw alergenów sierści i naskórków zwierząt hodowlanych 5. Zestaw alergenów mąki i otrąb 6. Alergen karalucha Testy alergologiczne śródskórne: 1. Zestaw alergenów pyłów drewna 2. Zestaw alergenów pyłów włókien roślinnych 3. Zestaw alergenów sierści i naskórków zwierząt hodowlanych 4. Kurz siana 5. Pleśnie Testy alergologiczne płatkowe: 1. Zestaw alergenów "Standard Europejski" 2. Zestaw alergenów "Alergeny Roślinne" 3. Zestaw alergenów "Pestycydy" 4. Zestaw alergenów "Gumy" Testy ekspozycyjne z substancjami miejsca pracy podejrzewanymi o powodowanie zmian skórnych (wymagają wielkiej ostrożności i doświadczenia!) Badania serologiczne: 1. Oznaczanie całkowitego IgE w surowicy 2. Oznaczanie swoistego IgE w surowicy (naskórki i wydzieliny zwierząt hodowlanych, roztocza przechowalniane) 3. Oznaczanie precypityn swoistych wobec mikroorganizmów środowiska rolniczego |
Kolejnym problemem jest współistnienie zawodowej i niezawodowej choroby skóry. Bardzo trudno wówczas odpowiedzieć na pytanie, które z objawów prowokowane są przez pracę. Podczas wykonywania pracy, szczególnie w warunkach uciążliwych (wilgoć, zapylenie) często dochodzi do nasilenia chorób niezawodowych, jednak tej sytuacji nie można utożsamiać z chorobą zawodową. Z drugiej strony choroba zawodowa może powodować nasilenie współistniejącej choroby niezawodowej (np. zawodowy wyprysk kontaktowy może prowokować powstawanie nowych ognisk łuszczycy - zjawisko powstawania nowych wykwitów łuszczycowych w miejscu nieswoistego drażnienia, znane jako objaw Koebnera, jest typowe dla łuszczycy ale również dla innych chorób). Autor osobiście spotkał się z dwoma przypadkami współistnienia zawodowej i niezawodowej choroby skóry: w jednym przypadku był to zawodowy alergiczny wyprysk kontaktowy i łuszczyca, w drugim - zawodowy alergiczny wyprysk kontaktowy i trądzik różowaty. W takich sytuacjach lekarz staje przed trudnym pytaniem: w jakim stopniu uszczerbek na zdrowiu powstaje na skutek choroby zawodowej, a w jakim na skutek choroby niezawodowej?
Najczęstsze przyczyny zawodowych chorób skóry u rolników
Należy podkreślić, że praktycznie każda substancja chemiczna,
roślinna czy też zwierzęca może prowokować powstanie choroby skóry, na
przykład w bieżącym roku opisaliśmy przypadek uczulenia na liście fasoli
(15). W niniejszym artykule zostaną wymienione tylko najważniejsze
przyczyny dermatoz u rolników. Pył zbożowy wydaje się być najczęstszym
czynnikiem prowokującym dolegliwości skórne zwi±zane z pracę. W badaniach
własnych (17), wśród 101 przebadanych rolników 22 zgłaszało obecność
dolegliwości skórnych prowokowanych przez pracę przy uprawie roślin - od
świądu bez widocznych zmian skórnych aż do nasilonego wyprysku. 16
rolników wskazało na kurz zbożowy jako czynnik prowokujący. Również pył
lnu wydaje się mieć silne właściwości drażniące i/lub uczulające: spośród
49 rolników uprawiających len, czterech zgłaszało dolegliwości wywoływane
przez pył powstający podczas międlenia lnu. Spośród 23 przebadanych
plantatorów chmielu, u 5-ciu występowały zmiany skórne przy kontakcie z tą
rośliną. W innych badaniach, 5-ciu spośród 46 rolników zgłaszało
dolegliwości skórne podczas pracy przy uprawie, suszeniu lub mieleniu
tymianku (16). Również mąka wydaje się być alergenem zarezerwowanym nie
tylko dla piekarzy (14) - często powoduje uczulenia skórne u rolników,
którzy stosują ją w mieszankach paszowych. Wśród czynników etiologicznych
zidentyfikowanych w przypadkach rolniczych zawodowych chorób skóry
rozpoznanych w Instytucie Medycyny Wsi często powtarzają się ponadto
naskórki zwierząt (krowy, świnie, konie), kurz siana i słomy zbożowej,
roztocza przechowalniane, środki ochrony roślin, alergeny roślin uprawnych
(3).
Trudności w orzekaniu o chorobach zawodowych skóry u rolników
Poza wymienionymi powyżej trudnościami diagnostycznymi, dodatkowe
utrudnienie w orzekaniu o rolniczych zawodowych chorobach skóry stanowi
brak nadzoru Inspekcji Pracy w indywidualnych gospodarstwach rolnych, co
pociąga za sobą niemożność wykrywania i monitorowania zagrożeń. W
przypadku rolnika indywidualnego lekarz orzecznik musi obejść się bez
charakterystyki miejsca pracy, opierając się tylko na informacjach
uzyskanych od chorego. Kolejnym mankamentem jest brak obowiązkowych badań
wstępnych przed rozpoczęciem pracy w rolnictwie indywidualnym, co powoduje
niemożność wychwycenia osób nie nadających się do pracy z czynnikami
alergizującymi lub drażniącymi (skaza atopowa, łuszczyca, inne przewlekłe
zapalne choroby skóry). Brak badań wstępnych utrudnia ponadto ocenę, czy
choroba rozwinęła się faktycznie w trakcie wykonywania pracy. Należy sobie
również uświadomić dodatkowe odrębności charakterystyczne dla rolnictwa
indywidualnego: zamieszkiwanie w obrębie gospodarstwa (a zatem w miejscu
pracy), praca w soboty i niedziele oraz brak przerw urlopowych (niemożność
stwierdzenia, czy przerwy w pracy wiążą się z poprawą stanu zdrowia).
Dochodzi jeszcze typowa cecha dermatologii zawodowej: zawodowe choroby skóry często nie różnią się klinicznie od chorób niezawodowych i na podstawie morfologii zmian nie można określić czynnika wywołującego. Z drugiej strony, jeden czynnik zawodowy może u identycznie narażonych pracowników spowodować choroby zawodowe o różnym obrazie klinicznym. Wszystko to powoduje, że zawodowe choroby skóry pozostają niezgłębioną tajemnicą dla wielu lekarzy medycyny pracy. Złożoność i odrębność orzecznictwa dermatologicznego znalazła swoje odzwierciedlenie w regulacjach prawnych w Niemczech, kraju o bodaj największej tradycji w zakresie medycyny pracy, gdzie orzecznictwo w zakresie zawodowych chorób skóry zostało wyłączone z kompetencji lekarzy medycyny pracy i odrębną regulacją przekazane specjalistom - dermatologom. Zdaniem autora jest to rozwiązanie godne rozważenia również w Polsce.
Postępowanie w przypadku podejrzenia zawodowej choroby skóry
W przypadku przewlekłych, nawracających chorób skóry u rolników
lekarz zawsze powinien rozważyć, czy nie ma do czynienia z chorobą
zawodową. Za etiologią zawodową może przemawiać zaostrzenie choroby skóry
w okresie sezonowych prac polowych (uczulenie na środki ochrony roślin,
zaprawy nasienne, rośliny), jednak z wieloma potencjalnymi alergenami
rolnik ma do czynienia przez cały rok (używane jako pasza zboże, słoma,
siano, mieszanki paszowe, sierści i naskórki zwierząt). Dodatkowe
utrudnienie stanowi fakt, że rolnik wykonuje różnorodne prace i każdego
dnia ma do czynienia z wieloma potencjalnymi czynnikami chorobotwórczymi.
Szczegółowy wywiad pomaga jednak u wielu chorych wychwycić sytuacje, w
których dochodzi do pogorszenia stanu skóry.
W przypadku podejrzenia zawodowej choroby skóry u rolnika, lekarz pierwszego kontaktu powinien skierować chorego do odpowiedniej placówki specjalistycznej. Może to być najbliższy Ośrodek Medycyny Pracy, o ile ma odpowiednie możliwości diagnostyczne (tab. 1). W razie braku takich możliwości, chory może być skierowany do Poradni Dermatologicznej Instytutu Medycyny Wsi w Lublinie, ul. Jaczewskiego 2, 20-090 Lublin, telefon (0-81) 747 80 27, 747 80 99.
Podsumowanie
Wydaje się, że liczba obecnie wykrywanych rolniczych zawodowych
chorób skóry nie odzwierciedla rzeczywistej zapadalności, co wynika
prawdopodobnie z niewielkiej świadomości tego problemu zarówno wśród
rolników jak i lekarzy pierwszego kontaktu. Z drugiej strony brak
ustalonych procedur orzeczniczych również sprzyja przeoczeniu etiologii
zawodowej u części pacjentów. Stopniowo powiększająca się liczba wykrytych
przypadków rolniczych zawodowych chorób skóry napawa jednak ostrożnym
optymizmem. Autor wierzy, że opracowana w Instytucie Medycyny Wsi
procedura orzecznicza jak również podejmowane działania na rzecz
rozpowszechnienia wiedzy o rolniczych zawodowych chorobach skóry pozwolą
na dalszą poprawę wykrywalności tych chorób.
Piśmiennictwo 1. Grzegorczyk L.: Zarys chorób zawodowych skóry. Mitel, Rzeszów 1996, str. 63. 2. Rudzki E.: Dermatozy zawodowe. PZWL, Warszawa 1986, str. 19. 3. Śpiewak R.: Dermatozy zawodowe u rolników wywoływane przez czynniki biologiczne. Przegl. Dermatol. 1999, 86(1):11-6. 4. Śpiewak R.: Grzyby pochodzenia zwierzęcego i glebowego jako przyczyna chorób skóry u rolników. W: Dutkiewicz J. (Red.): Zagrożenia biologiczne w rolnictwie. Instytut Medycyny Wsi; Lublin 1998, str. 124-32. 5. Śpiewak R.: Jak się uchronić przed grzybicą skóry? Ulotka wydana przez Ministerstwo Rolnictwa i Rozwoju Wsi, Centralny Instytut Ochrony Pracy, Instytut Medycyny Wsi, Lublin 1999. 6. Śpiewak R.: Jak ustrzec się przed chorobami skóry w rolnictwie? Broszura wydana przez Ministerstwo Rolnictwa i Rozwoju Wsi, Centralny Instytut Ochrony Pracy, Instytut Medycyny Wsi, Lublin 1999. 7. Śpiewak R.: Higiena skóry. Ulotka wydana przez Ministerstwo Rolnictwa i Rozwoju Wsi, Centralny Instytut Ochrony Pracy, Instytut Medycyny Wsi, Lublin 1999. 8. Śpiewak R.: Occupational dermatoses in agriculture. J Agric Safety Health 1998, 4(2):77-9. 9. Śpiewak R.: Occupational dermatoses in farmers - a proposal for a diagnostic procedure. Ann Agric Environ Med 1999, 6(1):63-72. 10. Śpiewak R.: Postępowanie orzecznicze w zawodowych chorobach skóry u rolników. W: Brzeski Z. (Red.): Choroby związane z pracą u ludności wiejskiej. Instytut Medycyny Wsi; Lublin 1999, str. 68-72. 11. Śpiewak R.: Zawodowe choroby skóry w rolnictwie. Ulotka wydana przez Ministerstwo Rolnictwa i Rozwoju Wsi, Centralny Instytut Ochrony Pracy, Instytut Medycyny Wsi, Lublin 1999. 12. Śpiewak R.: Zawodowe choroby skóry u rolników. W: Zagórski J. (Red.): Choroby zawodowe i parazawodowe w rolnictwie. Instytut Medycyny Wsi; Lublin 2000 (w druku). 13. Śpiewak R.: Zoophilic and geophilic fungi as a cause of skin disease in farmers. Ann Agric Environ Med 1998, 5(2):97-102. 14. Śpiewak R. et al.: Das berufsbedingte Prurigo-Asthma-Syndrom infolge Exposition gegen Mehlallergene. Allergologie 1995, 18(3):102-6. 15. Śpiewak R., Dutkiewicz J.: Occupational contact dermatitis to Phaseolus vulgaris in a farmer - a case report. Ann Agric Environ Med 2000, 7(1):55-9. 16. Śpiewak R., Skórska C.: Occupational airborne dermatitis caused by Thymus dust. Allergy 1999, 52(Suppl. 52):113. 17. Śpiewak R. et al.: Work-related skin symptoms among Polish farmers exposed to plant dust. Contact Dermatitis 2000, 42(Suppl. 2):62-3.